Coordinamento Ospedaliero Procurement Organi e Tessuti
Responsabile Medico: Emilio Bonvecchio – Infermiere di Coordinamento: Margherita Lecci
La struttura del COP coordina le attività affidate all’Azienda da Regione Lombardia ai sensi della D.G.R. VII/7987 del 8/2/2002, con particolare riferimento a quelle di controllo, verifica e promozione necessarie al buon andamento del programma di donazione di organi e tessuti a scopo di trapianto.
Il COP, direttamente dipendente dalla Direzione Sanitaria Aziendale, è gestito su più livelli, affinché l’attività di procurement possa essere attuata capillarmente in ogni contesto in cui venga a configurarsi la condizione di potenziale donatore.
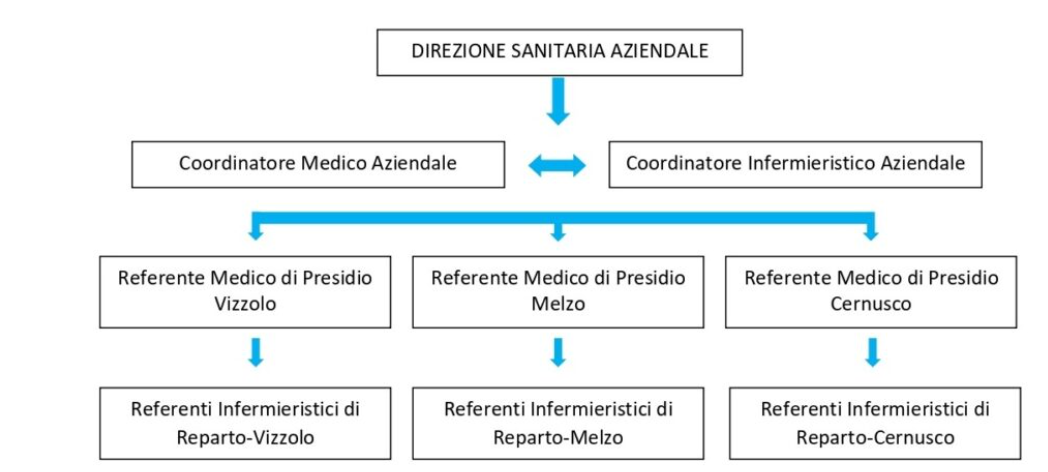
Il personale del COP si occupa di tutte le attività utili al conseguimento dei seguenti obiettivi specifici:
promozione e verifica del monitoraggio dei decessi e dei prelievi nelle strutture ospedaliera della ASST;
sorveglianza sull’attuazione delle norme per l’accertamento e la certificazione di morte;
stesura e revisione di procedure aziendali;
promozione di iniziative di formazione e di aggiornamento del personale impegnato nel processo di donazione e di prelievo;
promozione di iniziative di educazione sanitaria e di crescita culturale dei professionisti della sanità e della popolazione in materia di donazione;
Estratto dal Piano di Organizzazione Aziendale Strategico (POAS) dell’Azienda Socio Sanitaria Territoriale Melegnano e Martesana per il triennio 2022-2024.

Donazione di organi e tessuti
La donazione di organi e tessuti costituisce il presupposto essenziale (nonché unico) per offrire, nell’ambito del SSN, la possibilità alle migliaia di cittadini in lista di attesa di ricevere un trapianto.
Il trapianto di organi e tessuti è un intervento completamente gratuito per il paziente in quanto rientra nei livelli essenziali di assistenza (LEA), ossia le prestazioni e i servizi che il SSN è tenuto a fornire a tutti i cittadini.
Quali organi e tessuti si possono donare?
Donazione dopo la morte
Organi: cuore – polmoni – fegato – rene – pancreas – intestino
Tessuti e cellule: cornee – cute – tessuto muscolo-scheletrico (osso, tendini, cartilagini) – tessuto cardio vascolare (vasi, valvole cardiache)
Donazione da vivente
Tessuti e cellule: sangue – midollo osseo – osso (teste di femore) – vene (safene) – membrana amniotica (placenta)
Organi: rene – fegato (segmenti)
Le regole della donazione
• Gratuità della donazione. La legge sui trapianti vieta il commercio di organi, tessuti o cellule. La donazione è sempre un atto volontario che non implica alcun compenso finanziario.
• Anonimato. L’identità del donatore e del ricevente non vengono comunicate. È vietato sia informare i familiari del donatore sull’identità dei trapiantati, sia informare i trapiantati sull’identità del proprio donatore.
• Assegnazione equa. Gli organi sono assegnati in base alle condizioni di urgenza degli ammalati in lista di attesa ed alla compatibilità clinica, immunologica e biometrica del donatore con le persone in attesa di trapianto.
Il trapianto di organi e tessuti
Il trapianto è un intervento chirurgico che consiste nella sostituzione di un organo o tessuto malato, quindi non più funzionante, con uno sano dello stesso tipo proveniente da un altro individuo che viene chiamato donatore.
Si ricorre al trapianto quando una grave insufficienza d’organo non è curabile con altri trattamenti medici, spesso, infatti, il trapianto è una terapia salvavita, come nel caso in cui la grave insufficienza riguardi il cuore, il fegato, i polmoni, l’intestino. Per il rene e il pancreas, il trapianto costituisce la terapia sostitutiva naturale, molto più efficace e tollerabile rispetto alla dialisi o alla somministrazione di insulina. In altri casi, si parla di intervento “migliorativo”, come per il trapianto di tessuti.
Grazie ai progressi della medicina moderna e alla presenza di una rete organizzativa efficiente, oggi il trapianto è un intervento routinario in grado di salvare migliaia di vite ogni anno, anche se la domanda di organi resta superiore all’offerta, comportando tempi d’attesa e alle volte la morte di chi non riesce a ricevere l’organo di cui ha bisogno.
Senza donazioni di organi e tessuti non esiste il trapianto, in quanto allo stato attuale non è possibile riprodurre artificialmente dei “pezzi di ricambio umani”, per tanto solo l’incremento delle donazioni può determinare una diminuzione delle persone malate in lista di attesa.
Chi è il donatore di organi?
Donatore a “cuore battente” – Accertamento di morte con criteri neurologici
Il potenziale donatore di organi “a cuore battente” è una persona ricoverata in terapia intensiva in seguito ad un evento che ha determinato gravi ed irreversibili danni neurologici, la cui causa di decesso è imputabile alla completa cessazione di tutte le attività a cui il cervello è deputato, che abbia manifestato in vita volontà donativa (o per cui i familiari non abbiano espresso opposizione alla donazione).
Le funzioni vitali di questi pazienti vengono sostenute “artificialmente” attraverso l’utilizzo di farmaci e macchinari.
La morte per lesione cerebrale viene diagnosticata da un Medico Rianimatore e successivamente deve essere “accertata” e certificata da parte di un Collegio Medico, composto da tre specialisti, attraverso rigorosi criteri sanciti dalla legge.
L’accertamento della morte con criteri neurologici viene eseguito sulla base di esami clinici e strumentali che documentano la morte in modo certo e inequivocabile e deve essere eseguito in tutti i casi di morte per lesione cerebrale, indipendentemente dalla disponibilità o meno alla donazione di organi e tessuti.
Donatore “a cuore fermo” – Accertamento di morte con criteri cardiologici
La donazione “a cuore fermo” in Italia è del tutto lecita e non richiede differenti riferimenti legislativi o etici rispetto alle leggi esistenti e che già regolano la donazione da donatore in cui la morte è accertata con criteri neurologici.
L’accertamento di morte con criteri cardiaci in Italia prevede l’esecuzione di un ElettroCardioGramma di 20 minuti consecutivi dopo i quali è possibile, se presente volontà alla donazione della persona o non opposizione dei familiari aventi diritto, attivare dei percorsi di donazione specifici, che richiedono l’utilizzo di particolari tecnologie.
Donazione da vivente
La donazione di organi da vivente è un percorso regolato dalla legge.
Attualmente si possono donare in vita un rene, una porzione di fegato ed è consentito anche il trapianto parziale tra persone viventi di polmone, pancreas ed intestino.
Questo tipo di donazione è consentita tra familiari consanguinei o parenti non consanguinei ed anche estranei, purché compatibili con il ricevente.
Anche alcuni tessuti come l’osso, il sangue, il sangue del cordone ombelicale, il midollo osseo possono essere donati da persone viventi.
Come si diventa donatore?
Modalità di espressione della volontà di donare
Nel nostro Paese per la manifestazione della volontà di donare organi e tessuti vige il principio del consenso o del dissenso esplicito (art. 23 della Legge n. 91 del 1 aprile 1999; Decreto del Ministero della Salute 8 aprile 2000).
Se i soggetti titolari del diritto non esprimono la loro volontà in merito alla donazione di organi e tessuti, la legge prevede che siano i familiari aventi diritto ad esprimersi a riguardo.
L’interessato può esprimere in vita la propria volontà in merito alla donazione di organi e tessuti, dando o meno il consenso, nelle diverse modalità previste dalla legge:
presso gli uffici anagrafe dei Comuni al momento del rilascio o rinnovo della carta d’identità
iscrivendosi all’AIDO (Associazione Italiana per la donazione di organi, tessuti e cellule);
compilando e firmando un modulo dedicato presso le sedi territoriali della ASST di appartenenza (per la regione Lombardia) o presso l’Azienda Sanitaria Locale (ASL) di riferimento;
compilando il tesserino del CNT o il tesserino blu del Ministero della Salute, oppure una delle donor card distribuite dalle associazioni di settore; in questo caso è necessario stampare la tessera e conservarla tra i propri documenti personali;
mediante atto olografo, su foglio di carta comune, comprensivo di data e firma, su cui dichiarare la propria volontà; anche in questo caso è necessario custodire questa dichiarazione tra i propri documenti personali.
Le manifestazioni di volontà espresse in Comune, presso le sedi territoriali delle ASST o presso le ASL per le regioni diverse dalla Lombardia e presso AIDO confluiscono direttamente nel Sistema Informativo dei Trapianti (SIT) e sono consultabili da personale autorizzato nel momento in cui si configuri la condizione di Potenziale Donatore.
Ha validità l’espressione di volontà rilasciata per ultima in senso temporale, in una qualsiasi delle forme previste dalla legge sopra citate, che annulla eventuali espressioni rilasciate precedentemente.
“Se non dichiaro la mia volontà, i miei familiari “aventi diritto” (coniuge o convivente more uxorio, figli, genitori o rappresentanti legali) sono chiamati, in qualità di testimoni del mio progetto di vita, a riferire agli operatori sanitari quale sarebbe stata la mia decisione in merito alla possibilità di donazione”.
Presso le sedi ASST abilitate è possibile dichiarare, modificare o annullare la propria dichiarazione di volontà in merito alla donazione di organi e tessuti.

Come avviene la donazione degli organi?
La nostra ASST non è centro di trapianto di organi e contribuisce all’attività come centro di procurement (recupero).
Nel momento in cui si configura la possibilità di una donazione di organi la terapia intensiva presso cui è ricoverato il potenziale donatore, in collaborazione con il Centro regionale dei Trapianti (CRT) ed il Centro Nazionale dei Trapianti (CNT), attiva le procedure necessarie alla verifica della sua idoneità clinica.
Nel caso in cui venisse avviato l’iter di prelievo, equipe di chirurghi esterni verrebbero a prelevare gli organi destinati a centri di trapianto regionali o nazionali, in base all’attribuzione prevista dalle liste di attesa.
Cosa succede dopo il prelievo?
Gli organi e i tessuti sono prelevati nel più grande rispetto del defunto.
Dopo il prelievo degli organi, le ferite dell’operazione chirurgica vengono suturate e le suture sono gli unici segni visibili dell’avvenuto prelievo.
Dopo il prelievo il corpo del defunto viene trasferito il camera mortuaria ed è messo a disposizione della famiglia per le procedure relative alla sepoltura.
Fino a quale età si possono donare gli organi?
Non esistono dei veri e propri limiti di età per la donazione di organi. Oggi, siamo in grado di utilizzare organi che fino a qualche anno fa non sarebbero mai stati prelevati a scopo di trapianto. Le donazioni di ultra ottantenni, per il fegato e il rene, non sono più fatti aneddotici.
I pazienti pagano per ricevere un trapianto?
È illegale comprare o vendere organi umani: la donazione è sempre gratuita ed anonima.
Il trapianto è una prestazione sanitaria che rientra nei Livelli Essenziali di Assistenza (LEA) e, proprio per questo, è completamente gratuito. Si esegue in strutture pubbliche autorizzate dalle Regioni e dalle Province Autonome sulla base di determinati requisiti minimi strutturali, tecnologici e organizzativi.
La rete Nazionale dei Trapianti applica criteri precisi per l’attribuzione di organi donati da persone decedute, in modo da garantire che tutte le persone iscritte in lista d’attesa per ricevere un trapianto possano beneficiare delle stesse opportunità.
